|
|
|
|
Последние новости 22.03.2012 - Меланома и беременность 18.03.2012 - Меланома у детей 17.03.2012 - Методы лечения поверхностного рака мочевого пузыря
19.04.2015 Здравствуйте Игорь Петрович! У мамы при колоноскопии обнаружили темноклеточную высокодиференцированную... читать 19.04.2015 Здравствуйте уважаемый доктор! Моему отцу 68 лет во время УЗИ поставлено заключение:Объемное образование... читать 27.03.2015 Добрый день! Маме 50 лет. Рак яичников 2 ст. 15.11.10 обнаружили и сделали операцию - экстирпация матки с... читать
19.05.2015 - Бесплатное гормональное лечение РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ 26.11.2014 - ДЕНЬ ОТКРЫТЫХ ДВЕРЕЙ, 25.11.2014 - Какова выживаемость при раке мочевого пузыря ?
|
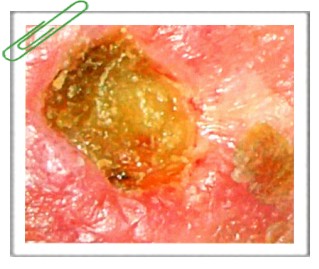
Радиационный дерматит Радиационный дерматит (лучевые повреждения кожи, рентгеновский или лучевой дерматит) — поражение кожи под воздействием ионизирующего излучения. Облучение, вследствие которого возникают лучевые повреждения кожи, может быть терапевтическим (лечение злокачественных или доброкачественных опухолей, обыкновенных угрей, экземы и др.), аварийным (случайным) или профессиональным (у рентгенологов). Лучевые изменения кожи вызывают рентгеновское, электронное и у-излучения. Повреждения кожного покрова в большинстве случаев развиваются после лучевой терапии злокачественных опухолей. В медицинской практике для лечения различных заболеваний используют суммарную дозу облучения, как правило, 30-50 Гр и реже выше. Разделяют лучевые повреждения кожи на ранние и поздние. Ранние лучевые повреждения кожи (ранний радиационный или рентгеновский дерматит)
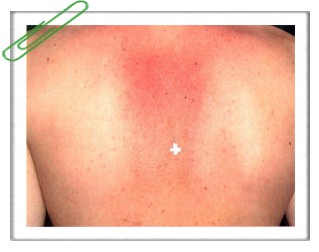
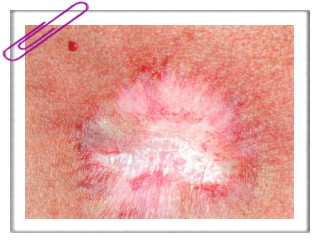
Эритематозный дерматит характеризуется эритемой, незначительной болезненностью и зудом в месте облучения. В первые недели после лучевого воздействия появляются шелушение, нестойкая пигментация кожи и выпадение волос. Волосы отрастают через 3-4 месяца. Сухой дерматит проявляется развитием мелкопластинчатого шелушения на облученных участках кожи. Влажный (буллезный) дерматит характеризуется появлением пузырей с серозным или серозно-гнойным содержимым на эритематозных отечных участках кожи. Имеются выраженная болезненность и зуд в месте облучения. Пузыри лопаются и появляются эрозивные поверхности, которые покрываются коркой. Заживление под ней происходит в течение 2-3 месяцев. После разрешения остаются рубцы, гипо- или гиперпигментация, утрачиваются придатки кожи и начинается атрофия эпидермиса и дермы. Прогноз. Появление эритематозного и сухого дерматитов является допустимой лучевой реакцией кожи, которая не приводит к развитию поздних осложнений. На месте буллезного дерматита нередко возникают поздние лучевые повреждения. Лечение. При лучевой терапии повышается уровень гистамина в крови, в связи с чем при длительном проведении облучения целесообразно с профилактической целью назначать антигистаминные препараты, витамины Е, В6. С и рутин, а также проводить антиоксидантную терапию. Для лечения эритематозного и сухого дерматитов применяются кортикостероидные кремы до ликвидации реакции. В дальнейшем используются косметические мази, содержащие витамины А и Е. При буллезном дерматите проводят интенсивное противовоспалительное и болеутоляющее лечение. Для уменьшения воспалительных явлений после обработки кожи антисептиком, вскрытия пузырей и удаления корок используются примочки с 0,01% раствором фурацилина. Далее применяются кортикостероидные мази и питательные витаминизированные кремы или 10% метилурациловая мазь, которые ускоряют эпителизацию. Промежуточный период между ранними и поздними лучевыми повреждениями кожи В течение кожных радиационных повреждений выделяют второй период — промежуточный. Он характеризуется нарастанием склеротических изменений кожи, частичным или полным восстановлением кожного покрова, если отмечалось его повреждение. В случаях, если реакция кожи на облучение была слабо выраженной, клинически отсутствовала или закончилась почти полным восстановлением, промежуточный период может быть латентным, когда повреждение не проявляет себя клинически. Промежуточный период начинается по истечении 6-12 месяцев после однократного облучения или по завершении непосредственной лучевой реакции на данное проводимое лечение. Длительность промежуточного периода колеблется от нескольких месяцев до многих лет. Поздние лучевые повреждения кожи (поздний радиационный или рентгеновский дерматит)
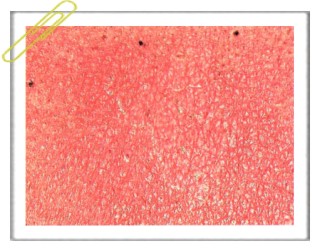
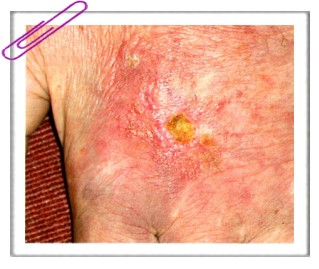
Патогистология. Обнаруживают атрофию эпидермиса, фиброз соединительной ткани, облитерацию кровеносных сосудов, исчезновение всех придатков кожи. Дифференциальная диагностика. Причина заболевания ясна, поэтому диагностических трудностей не возникает. Диагноз ставят по клиническим признакам и связи заболевания с воздействием ионизирующего облучения. Прогноз. На фоне позднего рентгеновского дерматита может развиваться как плоскоклеточный, так и базально-клеточный рак кожи (в последнее время частота этих осложнений стала одинаковой). Плоскоклеточный рак обычно развивается в сроки от 4 до 39 лет (у половины больных — от 7 до 12 лет) после длительного многократного облучения. Опухоли возникают исключительно на облученных участках, нередко они множественные. Метастазы развиваются поздно и примерно у четверти больных. После радикальных операций часто возникают рецидивы. Базально-клеточный рак, как правило, развивается через 40-50 лет после облучения. Существуют наблюдения, при которых плоскоклеточный рак или базалиомы возникали через 25,7± 1,2 года после лучевой терапии. Отмечают возникновение вторых злокачественных заболеваний кожного покрова в результате лечения больных лимфомой кожи (ЛК) общим электронным пучком в сочетании с ПУВА-терапией или без нее. Наблюдали 100 пациентов. В период 12-95 месяцев после завершения данного лечения у 6 обследуемых возникла меланома кожи, а в промежутке 11 месяцев — 10 лет у 37 пациентов развились базалиомы и у 34 — плоскоклеточный рак кожи. Лечение. Лица с непрогрессирующей маловыраженной атрофией кожи не нуждаются в активной терапии. В этих случаях целесообразно соблюдать гигиенические нормы, исключать контакты с провоцирующими агентами (инсоляция, препараты бытовой химии), применять питательные кремы с витаминами. При выраженных симптомах позднего рентгеновского дерматита используют общие и местные лечебные мероприятия. С целью стимуляции регенеративных процессов назначают полноценную диету. Она должна быть калорийной (2600-3000 ккал), с высокой долей белка, содержать пищевые носители аскорбиновой кислоты, витаминов группы В, ретинола, солей цинка, марганца, меди, которые положительно влияют на окислительные процессы и белковый обмен. Содержание поваренной соли и жиров ограничивается. Проводят лечение сопутствующих заболеваний, назначают препараты, увеличивающие резистентность организма, пластические процессы в язве, противомикробную химиотерапию, иммунотерапию, переливание крови и кровезаменителей, сосудорасширяющие, лечебную физкультуру и иногда физиотерапию. Применяют солкосерил внутримышечно по 2 мл 2 раза в сутки (курс лечения — 4-6 недель), экстракт алоэ жидкий подкожно по 2 мл ежедневно или через день (30 инъекций), 6% раствор витамина В, внутримышечно (5 инъекций), аевит по 1 капсуле 2 раза вдень (20-25 дней), ксантинола никотинат по 0,15-0,3 г 3 раза в день после еды с постепенным снижением. Курс лечения повторяют через 1,5-2 месяца. Местные мероприятия включают назначение наружных противовоспалительных и эпителизирующих средств (бальзам Шостаковского, кортикостероидные кремы с дезинфицирующими добавками, мази с метилурацилом, актовегином или солкосери-лом и др.). Гиперкератозы и бородавчатые разрастания удаляют с помощью криодеструкции или 5% 5-фторурациловой, 30% проспидиновой мазей. В некоторых случаях при наличии язвы проводят ее иссечение с последующей кожной пластикой. Запись на консультацию по телефону… |
Copyright © carcinoma.ru
Design, programming, content and promotion by A4-design
![]()